Cancro da mama
"A sobrevivência ao cancro da mama aumentou graças aos progressos no diagnóstico precoce e nas terapias aplicadas contra esta patologia."
DRA. ISABEL RUBIO RODRÍGUEZ
COORDENADOR. ÁREA DE CANCRO DA MAMA

O que é o cancro da mama?
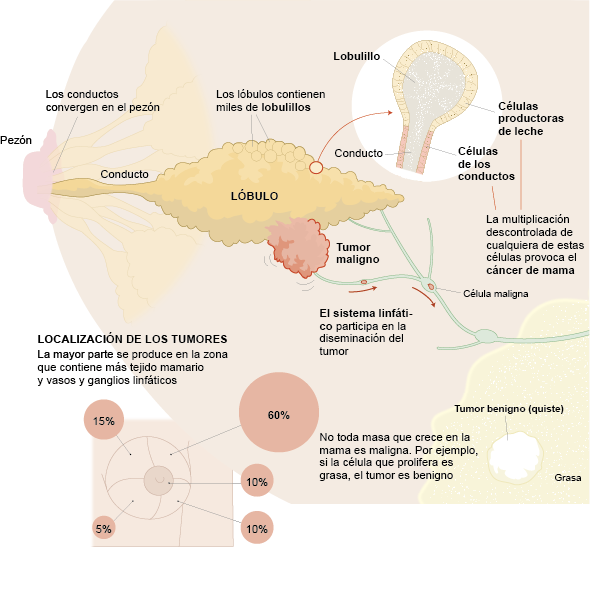
O cancro da mama é uma doença da glândula mamária que ocorre quando as células crescem e se multiplicam de forma anormal. Como resultado, crescem de forma descontrolada e formam um tumor. É o cancro mais frequente nas mulheres, embora também possa afetar homens.
Na Clínica Universidad de Navarra, a doente que recorre com algum sintoma é avaliada por um dos nossos especialistas e obtém um plano de tratamento personalizado, que pode iniciar-se apenas uma semana após a conclusão dos exames.
A Área de Cancro da Mama da Clínica Universidad de Navarra dispõe da tecnologia mais avançada para o diagnóstico e tratamento do cancro da mama. Aproximadamente 90–95% dos casos de cancro da mama ocorrem de forma esporádica, ou seja, surgem devido a alterações nos genes, associadas a outros fatores de risco, mas não são herdados.
Cerca de 5 a 10% dos casos de cancro da mama são hereditários. Isto significa que se devem a uma alteração (mutação) num gene que pode ter sido herdada do pai ou da mãe. Na Clínica, realizaremos os exames necessários para determinar se o seu cancro é esporádico (sem relação hereditária) ou se está associado a uma predisposição genética.
Se for necessário, terá uma consulta na Unidade de Medicina Genómica, onde especialistas em aconselhamento genético lhe explicarão, de forma clara e detalhada, tudo o que está relacionado com estes genes e o que significam para si e para a sua família.
Contacte con nosotros y le ayudaremos para ofrecerle la mejor solución

Sintomas do cancro da mama
É fundamental procurar um especialista em patologia mamária se notar algum dos seguintes sintomas:
- Um nódulo ou uma zona espessada na mama ou na axila (debaixo do braço).
- Alterações no tamanho, na forma ou no aspeto da mama: qualquer assimetria ou mudança fora do habitual merece atenção.
- Retração, eczema ou inversão do mamilo: estas alterações podem estar relacionadas com situações subjacentes graves.
- Secreção com sangue ou outro líquido pelo mamilo: embora nem sempre indique cancro, é um sintoma que deve ser avaliado.
- Alterações da pele, como vermelhidão, descamação ou uma textura semelhante à “pele de laranja”.
- Dor persistente na mama: embora a dor mamária seja frequentemente associada a problemas benignos, também pode ser um sinal de cancro da mama.
- Inchaço parcial ou total da mama, mesmo sem um nódulo visível.
Lembre-se de que a deteção precoce é fundamental para o tratamento bem-sucedido do cancro da mama. Perante qualquer alteração suspeita, procure assistência médica sem demora.
Apresenta algum destes sintomas?
Se suspeitar que apresenta algum dos sintomas mencionados,
deve procurar um médico especialista para o seu diagnóstico.
Quais são as causas?
As causas do cancro da mama são multifatoriais, ou seja, não podem ser atribuídas a um único fator. Entre estes fatores incluem-se:
- Idade. O risco aumenta com a idade. A maior incidência de cancro da mama situa-se entre os 50 e os 60 anos.
- Antecedentes familiares de cancro da mama. Consoante o número de familiares afetados, o grau de parentesco (primeiro ou segundo grau) e a idade de aparecimento, existem diferentes níveis de risco.
- Fatores hereditários. Cerca de 5 a 10% dos casos são hereditários. Metade destes casos é atribuída à mutação de dois genes: BRCA1 e BRCA2. Nestes casos, recomenda-se realizar um estudo genético.
- Ter a primeira gravidez após os 30 anos ou não ter filhos.
- Menarca precoce (antes dos 12 anos) e menopausa tardia (após os 55).
- Determinadas lesões benignas na mama, sobretudo lesões proliferativas com atipia.
- Estilo de vida: consumo de álcool, obesidade, tabagismo e inatividade física.
Mais de metade das mulheres com cancro da mama não apresenta nenhum destes fatores de risco, e nem todas as mulheres com um ou mais fatores de risco chegam a desenvolvê-lo. Por este motivo, assumem especial importância os programas de deteção precoce.
Que tipos de cancro da mama existem?
Existem vários tipos de cancro da mama, classificados de acordo com a sua origem (ductal ou lobular), o seu comportamento (invasivo ou não invasivo) e as suas características moleculares (recetores hormonais e proteínas específicas).
Cerca de 95% têm origem no epitélio dos ductos ou lóbulos mamários (tecido que reveste internamente os ductos que transportam o leite). Consoante a localização, podem ser ductais, lobulares ou, quando afetam o complexo aréolo-mamilar, denominar-se Doença de Paget.
Menos de 1% tem origem mesenquimal, isto é, provêm de tecidos como o conjuntivo, vascular ou muscular da mama. Estes casos designam-se sarcomas, como os tumores phyllodes malignos ou o angiossarcoma.
As características moleculares do tumor são determinadas através de biomarcadores como os recetores de estrogénio, progesterona, HER2 ou Ki-67. Estes permitem selecionar tratamentos personalizados, adaptados às características do tumor, do doente e às suas preferências.
A decisão terapêutica é sempre tomada de forma partilhada entre a equipa médica e o doente.
O cancro da mama pode ser hereditário?
Em cerca de 15–20% dos casos de cancro da mama existe história familiar da doença, sem que se identifique uma mutação genética herdada. Nestes casos, o risco deve-se provavelmente a fatores genéticos ainda não conhecidos e à sua combinação com outros fatores de risco.
Por outro lado, o cancro da mama hereditário resulta de uma mutação genética identificável, sendo os genes BRCA1 e BRCA2 os mais frequentes. Estas mutações associam-se também a outros tipos de cancro e podem ser transmitidas aos filhos com uma probabilidade de 50%.
Ser portador saudável de uma mutação genética não significa que irá desenvolver cancro, mas o risco de o vir a ter é significativamente maior do que em pessoas sem a mutação.
Que risco tenho de ter cancro da mama?
Na Clínica Universidad de Navarra, dispomos de uma Consulta de Avaliação de Risco de Cancro da Mama na qual, após analisar os antecedentes familiares e pessoais, bem como as características mamárias da doente, é utilizado um programa informático para estimar o risco de cancro da mama e recomendar os exames radiológicos mais adequados para um diagnóstico precoce.
Se tiver uma lesão na mama que aumente o risco de desenvolver cancro da mama, os nossos especialistas explicar-lhe-ão a melhor forma de vigilância e seguimento.
Como é diagnosticado o cancro da mama?
Uma das chaves do sucesso no tratamento do cancro da mama é a avaliação integral por parte de todos os especialistas envolvidos e a rapidez em estabelecer o melhor plano terapêutico.
Por isso, a Clínica Universidad de Navarra dispõe de uma área médica específica para o diagnóstico e tratamento do cancro da mama, constituída por uma equipa multidisciplinar de profissionais especializados.
Será feita a história clínica, o exame físico e serão adicionados exames de imagem como:
- Mamografia
- Ecografia mamária
- Ressonância magnética ou mamografia com contraste
- Biópsia mamária — com agulha grossa ou por vácuo
Como é tratado o cancro da mama?
Tumorectomia da mama
A tumorectomia, ou cirurgia conservadora da mama, é o tratamento cirúrgico indicado em 70–80% dos casos de cancro da mama. Consiste em remover apenas o tumor, preservando o restante tecido mamário. Está demonstrado que apresenta os mesmos resultados oncológicos que a mastectomia e, além disso, melhora a qualidade de vida das doentes, de acordo com numerosos estudos.
Na maioria dos casos, requer um internamento de 24 horas, embora em algumas situações possa ser realizada em regime ambulatório. Sempre que possível, opta-se por cicatrizes ocultas (como no bordo da aréola, no sulco submamário ou na axila) ou por técnicas de cirurgia oncoplástica, que combinam oncologia e cirurgia plástica para obter o melhor resultado estético.
Estas técnicas permitem remover o tumor com margens adequadas e remodelar a mama, para que o resultado estético seja o melhor possível, reduzindo assim a necessidade de mastectomias.
Além disso, a sobrevivência com cirurgia conservadora combinada com radioterapia é equivalente à obtida com mastectomia.
Na Clínica Universidad de Navarra, os nossos cirurgiões são pioneiros e especialistas no uso de ecografia intraoperatória, o que melhora a precisão cirúrgica em tumores não palpáveis e reduz o risco de margens positivas.
Mastectomia
Em 20–30% dos casos, é necessária a remoção completa da mama (mastectomia). Existem várias técnicas, consoante o caso clínico:
- Mastectomia simples: remove todo o tecido mamário, incluindo a pele e o complexo aréolo-mamilar. Requer internamento de 1 a 2 dias e pode ser combinada com outros tratamentos.
- Mastectomia radical modificada: remove o tecido mamário, o complexo aréolo-mamilar e os gânglios linfáticos da axila. Também requer 1–2 dias de internamento e pode incluir reconstrução imediata.
- Mastectomia com preservação de pele: preserva a pele da mama, mas remove o complexo aréolo-mamilar, melhorando o resultado estético na reconstrução.
- Mastectomia com preservação de pele e do complexo aréolo-mamilar: preserva toda a pele e o complexo aréolo-mamilar, proporcionando um aspeto mais natural após a reconstrução. Para a sua realização, é feito um estudo prévio com mamografia, ressonância magnética e biópsia do mamilo para confirmar ausência de envolvimento tumoral.
Na Clínica Universidad de Navarra, realizamos reconstrução mamária em 90% dos casos após mastectomia, garantindo uma abordagem integral que melhora a qualidade de vida e os resultados estéticos. Quando a doente necessita de radioterapia após a mastectomia, também avaliamos a reconstrução imediata, e até 60% das doentes com radioterapia pós-operatória recebem reconstrução imediata.
A radioterapia pós-operatória é um passo fundamental para reduzir o risco de recidiva do tumor na zona operada. De facto, está demonstrado que reduz esse risco para cerca de um terço.
Na Clínica Universidad de Navarra, temos vasta experiência em radioterapia convencional (irradiação de toda a mama durante 6 semanas) e em radioterapia parcial (irradiação apenas da zona onde estava o tumor, o chamado leito tumoral, durante apenas 5 dias).
Em casos de tumores da mama em estádio inicial, a radioterapia parcial, dirigida apenas à zona de maior risco, oferece resultados muito satisfatórios, com risco mínimo de recidiva.
A Clínica Universidad de Navarra implementou diferentes técnicas de irradiação parcial da mama:
Braquiterapia mamária de alta taxa perioperatória
- Procedimento minimamente invasivo que permite administrar radiação diretamente no leito tumoral, no próprio momento da cirurgia.
- Reduz a duração do tratamento de 6 semanas para apenas 5 dias.
- No final, os cateteres são removidos de forma simples em consulta, sem anestesia.
- Somos centro de referência internacional e o que tem maior experiência acreditada nesta técnica.
Braquiterapia mamária de alta taxa perioperatória + radioterapia externa com técnica “forward”
- Indicada quando o cancro está mais extenso.
- Combina-se braquiterapia na área de maior risco com radioterapia externa no restante tecido mamário, para assegurar um tratamento completo.
Radioterapia externa com técnica “forward”
- Permite uma administração mais homogénea da radiação do que a técnica convencional, reduzindo efeitos secundários agudos.
- Encurta o tratamento para 15 sessões, em comparação com as 25 da radioterapia tradicional.
Radioterapia externa parcial com técnica acelerada
- Irradia apenas o leito tumoral, sem tratar toda a mama.
- Utilizamos um esquema acelerado de 5 dias, concentrando a dose total em menos tempo e evitando tratamentos prolongados de várias semanas.
A escolha do regime de quimioterapia mais adequado depende de vários fatores:
- Tamanho do tumor.
- Envolvimento dos gânglios linfáticos.
- Presença ou não de metástases à distância.
- Tratamentos prévios realizados.
- Subtipo de cancro da mama (de acordo com a presença de recetores de estrogénio, progesterona, HER2, etc.).
- Idade e estado geral de saúde.
- Outras doenças associadas (comorbilidades).
- Possíveis efeitos secundários do tratamento.
De um modo geral, a quimioterapia no cancro da mama pode ser administrada em três contextos:
Adjuvante (após a cirurgia)
- Utilizada em tumores localizados para reforçar o tratamento local.
- Objetivo: eliminar possíveis células tumorais circulantes no sangue ou pequenas metástases não detetadas, reduzindo o risco de recidiva.
Neoadjuvante (antes da cirurgia)
- Permite iniciar mais cedo o tratamento sistémico.
- Ajuda a avaliar a resposta do tumor à quimioterapia (redução do tamanho).
- Pode reduzir o volume tumoral, facilitando uma cirurgia mais conservadora ou tornando operáveis tumores inicialmente não operáveis.
Em doença avançada ou disseminada
- Utilizada para controlar metástases e travar a progressão, melhorando a qualidade de vida.
Na Clínica Universidad de Navarra dispomos de protocolos específicos e ampla experiência na administração de quimioterapia a mulheres grávidas com cancro da mama, sempre com a máxima segurança para a mãe e o bebé.
Temos uma vasta gama de fármacos quimioterápicos para adaptar o tratamento a cada tipo de tumor e situação clínica.
O tratamento hormonal, também chamado terapêutica endócrina, é uma estratégia fundamental para tratar tumores da mama com recetores hormonais positivos (HR+), isto é, aqueles que crescem estimulados por hormonas como o estrogénio (ER) e/ou a progesterona (PR).
Este tipo de tumores é o mais frequente: representa entre 70% e 80% de todos os cancros da mama.
Nos últimos anos, o tratamento hormonal do cancro da mama hormono-sensível (HR+) evoluiu de forma significativa, tanto em fases iniciais como em doença avançada, graças a novos medicamentos e a uma abordagem mais personalizada, de acordo com as características biológicas do tumor.
Está demonstrado que a terapêutica hormonal reduz o risco de recidiva e melhora a sobrevivência em doentes com este tipo de cancro.
Moduladores seletivos dos recetores de estrogénio (SERM)
- Exemplo: Tamoxifeno.
- Bloqueia a ação dos estrogénios nas células tumorais, impedindo o seu crescimento.
Inibidores da aromatase
- Exemplos: Anastrozol, Letrozol, Exemestano.
- Reduzem a quantidade de estrogénios produzida pelo organismo, limitando o estímulo hormonal sobre o tumor.
Análogos de LHRH (hormona libertadora de gonadotrofinas)
- Exemplos: Goserrelina, Triptorelina.
- Bloqueiam a produção de estrogénios nos ovários, sendo especialmente úteis em mulheres pré-menopáusicas.
SERDs (Selective Estrogen Receptor Degraders — degradadores seletivos do recetor de estrogénio)
- Exemplos: Fulvestrant, Camizestrant, Elacestrant.
- Não só bloqueiam a ação dos estrogénios, como também degradam o recetor de estrogénio na célula tumoral.
- Atualmente aprovados para cancro da mama avançado ou metastático e em estudo em fases iniciais.
Outros fármacos associados: Inibidores de CDK4/6
- Exemplos: Palbociclib, Ribociclib, Abemaciclib.
- Usados em tumores com recetores hormonais positivos e HER2 negativo, em doença avançada ou metastática.
- As CDK4 e CDK6 são proteínas que controlam o ciclo celular (processo de crescimento e divisão celular).
- Estes fármacos bloqueiam essa divisão celular e são frequentemente administrados com terapêutica hormonal como letrozol, anastrozol, fulvestrant ou tamoxifeno.
- Constituíram um grande avanço no tratamento, prolongando o controlo da doença.
O sistema imunitário é fundamental na defesa contra o cancro. A imunoterapia procura estimular ou “reeducar” as defesas naturais da doente, para que seja o próprio organismo a reconhecer e atacar as células tumorais.
No cancro da mama, a imunoterapia ganhou relevância, sobretudo em subtipos agressivos como o cancro da mama triplo negativo (TNBC), que não apresenta recetores hormonais nem HER2, e em que as opções convencionais são mais limitadas.
Como funciona
Uma das estratégias mais utilizadas são os inibidores de checkpoints imunológicos (anticorpos anti-PD-1 e anti-PD-L1).
- Estes fármacos atuam “retirando os travões” do sistema imunitário, permitindo uma melhor ação das defesas contra o tumor.
- Em combinação com quimioterapia, demonstraram melhorar a sobrevivência e o controlo da doença em doentes com cancro da mama avançado ou metastático.
Vacinas personalizadas contra o cancro da mama
Na Clínica Universidad de Navarra, também são aplicadas vacinas individualizadas no âmbito de protocolos de imunoterapia:
- São elaboradas com células da própria doente (vacinas autólogas), evitando o risco de rejeição.
- Obtêm-se antigénios (marcadores únicos) do tumor para que o sistema imunitário o identifique e ataque.
- São administradas juntamente com quimioterapia, sobretudo em casos de doença localizada que necessitam deste tratamento.
Vantagens
- Boa tolerância por ser um produto do próprio organismo.
- Tratamento individualizado e compatível com quimioterapia.
- Pode manter-se por um período prolongado, especialmente nos primeiros 5 anos após o diagnóstico, quando o risco de recidiva é maior.
Como são produzidas
- As células são colhidas da doente e processadas no laboratório GMP de Terapia Celular da Clínica.
- A partir delas obtêm-se os antigénios tumorais, que são incorporados na vacina.
- O tratamento é administrado segundo um calendário vacinal de dois anos, como complemento ao tratamento oncológico padrão.
Investigação e uso atual
A Clínica realizou um ensaio clínico para avaliar a eficácia destas vacinas num subgrupo de cancro da mama sem expressão da proteína HER2.
Atualmente, são disponibilizadas como tratamento compassivo para complementar as terapêuticas habituais.
Em alguns casos de cancro da mama, as células tumorais produzem em excesso uma proteína chamada HER2 (recetor 2 do fator de crescimento epidérmico humano). Esta proteína estimula o crescimento tumoral de forma mais rápida e agressiva.
Cerca de 10% a 20% dos cancros da mama apresentam sobre-expressão de HER2.
Para este tipo de tumores existem tratamentos específicos com inibidores do recetor HER2, que se demonstraram muito eficazes quando combinados com quimioterapia, conseguindo:
- Maior resposta do tumor ao tratamento.
- Prolongamento da sobrevivência.
Na Clínica Universidad de Navarra continuamos a investigar novas terapias, com o objetivo de aumentar a eficácia e reduzir os efeitos secundários destes tratamentos.
Anticorpos conjugados a fármacos (ADC)
Os ADC (Antibody-Drug Conjugates) representam uma das estratégias mais inovadoras no tratamento do cancro da mama, especialmente em tumores HER2 positivos ou triplo negativos.
Como funcionam:
- Combinam um anticorpo monoclonal (que reconhece uma proteína específica da célula tumoral, como HER2 ou Trop-2) com um fármaco quimioterápico muito potente.
- O anticorpo funciona como um “míssil dirigido”, ligando-se apenas às células cancerígenas que expressam essa proteína.
- Depois de se ligar, liberta o fármaco diretamente no interior do tumor, destruindo as células malignas e reduzindo o dano nos tecidos saudáveis.
Vantagens:
- Maior precisão no ataque ao tumor.
- Menor toxicidade global do que a quimioterapia convencional.
- Melhorias demonstradas na sobrevivência e na qualidade de vida em doentes com cancro da mama avançado ou metastático.
Atualmente, já existem ADC aprovados para o tratamento do cancro da mama, e muitos outros encontram-se em fases avançadas de investigação.

UMA MEDICINA PERSONALIZADA
Segunda Opinião,
a tranquilidade de saber
Solicite uma Segunda Opinião dos nossos profissionais com grande experiência no diagnóstico e tratamento de doenças oncológicas
Em 3 dias, sem sair de casa.
Ou, se preferir, pode deslocar-se à Clínica.
Porquê escolher a Clínica Universidad de Navarra
OS TRATAMENTOS MAIS VANGUARDISTAS
Cirurgia Oncoplástica e
Reconstrução da Mama
Os nossos cirurgiões são especializados no planeamento cirúrgico para conservar a maior quantidade possível de tecido mamário saudável e, quando necessário, realizar reconstrução mamária imediata.
- Cirurgia oncoplástica conservadora.
- Mastectomia com preservação do complexo aréolo-mamilar.
- Ecografia intraoperatória.
- Preservação dos gânglios axilares.
- Reconstrução mamária imediata.
Terapias dirigidas e imunoterapia contra o cancro da mama
Temos grande experiência na administração das terapêuticas mais inovadoras, como vacinas dendríticas que complementam o tratamento padrão.
- Tratamentos baseados em imunoterapia.
- Vacinas contra o cancro da mama.
Irradiação parcial
acelerada
Pioneiros em Espanha na irradiação parcial acelerada com braquiterapia, reduzindo o tratamento de radioterapia para cinco dias, em vez dos habituais vinte e cinco dias.
- Braquiterapia intersticial.
- Braquiterapia intraoperatória.
- Radioterapia intraoperatória.
- Técnicas inovadoras de radioterapia (Terapia de Protones).
Protonterapia contra o cancro
A terapia com protões é a modalidade de radioterapia externa de maior precisão, proporcionando uma melhor distribuição da dose de radiação e, por conseguinte, menor irradiação dos tecidos saudáveis.
A Unidade de Protonterapia ou Terapia de Protões do Cancer Center Clínica Universidad de Navarra, na sua sede de Madrid, é a mais avançada da Europa e a primeira num Centro de Cancro, com todo o respetivo apoio assistencial, académico e de investigação.
A nossa equipa de profissionais
Ajudamos os nossos doentes a ultrapassar as suas histórias
Os seus testemunhos motivam-nos a continuar a melhorar os nossos serviços