Radioterapia
"A Clínica Universidad de Navarra aplica as técnicas de última geração em Oncologia Radioterápica, atualmente disponíveis em poucos centros espanhóis."
DR. JAVIER ARISTU MENDIÓROZ DIRETOR. DEPARTAMENTO DE ONCOLOGIA RADIOTERÁPICA

O que é a radioterapia?
A radioterapia utiliza radiações ionizantes com fins terapêuticos. O seu mecanismo de ação baseia-se na lesão direta e indireta do ADN celular, que produz alterações funcionais e/ou estruturais e, em última instância, a morte celular.
A forma mais habitual de administrar a radioterapia externa é através de dispositivos denominados aceleradores lineares. Estes têm a capacidade de produzir e acelerar os eletrões gerados num filamento por efeito térmico, ao qual se aplica uma diferença de potencial (corrente elétrica) que acelera os eletrões.
A Clínica dispõe do acelerador VERSA HD, considerado o mais avançado para tratamentos com radioterapia externa. Oferece uma velocidade de tratamento até dez vezes superior à de qualquer acelerador convencional, juntamente com uma maior precisão na administração da dose.
Esta elevada velocidade na administração dos tratamentos deve-se ao facto de a taxa de dose do feixe de radiação ser muito mais alta com o novo acelerador do que com os anteriores. Deste modo, este equipamento permite administrar doses muito elevadas de irradiação em muito pouco tempo.

UMA MEDICINA PERSONALIZADA
Segunda Opinião,
a tranquilidade de saber
Solicite uma Segunda Opinião dos nossos profissionais com grande experiência no diagnóstico e tratamento de doenças oncológicas
Em 3 dias, sem sair de casa.
Quando está indicada a radioterapia?
De um modo geral, o tratamento do cancro é realizado através da combinação de cirurgia, quimioterapia e radioterapia.
Excluindo os tumores muito precoces que podem ser curados com radioterapia exclusiva, a radioterapia é mais uma componente do tratamento do cancro e é habitualmente administrada antes ou depois da cirurgia e antes, em simultâneo ou após a quimioterapia.
A radioterapia também está indicada para aliviar a dor e os sintomas provocados por tumores disseminados nos ossos, no cérebro ou noutras localizações.
Indicações mais frequentes da radioterapia:
Tem alguma destas doenças?
Poderá ser necessário realizar tratamento com radioterapia
Radioterapia externa
Na radioterapia externa, a fonte de radiação encontra-se afastada do doente e são utilizados feixes de irradiação de alta energia e elevada capacidade de penetração tecidular.
A radioterapia externa classifica-se, de acordo com a finalidade do tratamento, em radioterapia radical, quando é aplicada de forma exclusiva e constitui o único tratamento necessário; radioterapia adjuvante ou complementar, quando é administrada antes ou depois do tratamento primário do cancro; radioterapia profilática, quando o objetivo é prevenir o aparecimento de metástases numa determinada localização; e radioterapia paliativa, quando a intenção é reduzir os sintomas provocados pelo crescimento do cancro.
A radioterapia externa também se classifica de acordo com a sua combinação com outros tratamentos: radioterapia pós-operatória, quando é administrada após a cirurgia com o objetivo de eliminar pequenas quantidades microscópicas de cancro que possam ter permanecido; radioterapia pré-operatória, quando é aplicada antes da cirurgia com a intenção de reduzir o tumor e tornar a intervenção menos extensa; radioterapia simultânea ou concomitante, quando é combinada em simultâneo com quimioterapia; e radioterapia intraoperatória ou perioperatória, quando é administrada durante o ato cirúrgico ou no período pós-operatório imediato.
Radioterapia interna
A braquiterapia ou radioterapia interna utiliza material radioativo colocado no interior do tumor ou nos tecidos circundantes.
As fontes radioativas utilizadas são radioisótopos de baixa a moderada energia e com penetração tecidular limitada.
Os radioisótopos com maior aplicação clínica são o césio, o irídio, o iodo e o paládio. São aplicados sob a forma de fios finos, cápsulas ou sementes e distribuídos em recipientes selados.
De acordo com a localização dos aplicadores (dispositivos através dos quais é introduzido o radioisótopo), a braquiterapia pode ser intracavitária, quando colocada numa cavidade natural (esófago, vagina); intersticial, quando o radioisótopo é introduzido diretamente no tumor; ou superficial, quando é depositado sobre uma superfície (pele).
De acordo com o tempo de permanência da fonte radioativa no tumor, os implantes de braquiterapia podem ser temporários ou permanentes.
Os implantes radioativos podem ser de alta, média ou baixa taxa de dose, dependendo de a fonte radioativa libertar a dose de radiação num período de tempo mais curto, intermédio ou mais prolongado, respetivamente.
Como se realiza a radioterapia?
No tratamento radioterápico intervém uma equipa de profissionais especialmente treinados, dirigida por um oncologista radioterapêutico.
O oncologista radioterapêutico é o médico especialista em oncologia radioterapêutica que elabora, prescreve e supervisiona o plano de tratamento. Pode modificar o tratamento consoante a evolução do doente, identificar e tratar os efeitos adversos da irradiação e colaborar com outros especialistas envolvidos no tratamento multidisciplinar do cancro, como oncologistas médicos e cirurgiões.
Os físicos médicos trabalham em estreita colaboração com o oncologista radioterapêutico na planificação e administração do tratamento. Supervisionam o trabalho do dosimetrista, participam diretamente na planificação de tratamentos complexos e desenvolvem programas de qualidade das unidades de tratamento, bem como testes de controlo do funcionamento dos equipamentos e da qualidade do feixe de irradiação.
Os dosimetristas colaboram com o oncologista radioterapêutico e o físico médico na seleção da técnica de radiação que permita a melhor distribuição da dose no tumor e a máxima proteção dos tecidos saudáveis. Este trabalho é realizado em computadores com algoritmos de cálculo complexos capazes de processar diferentes tipos de imagem.
O técnico de radioterapia é responsável pela administração diária da irradiação, sob supervisão médica. Deve ser rigoroso na imobilização e posicionamento diário do doente, assegurar a correta realização do tratamento e manter um registo diário das sessões.
A enfermeira de oncologia radioterapêutica trabalha com toda a equipa para responder às necessidades do doente e da família antes, durante e após o tratamento, explicando os cuidados a ter, os possíveis efeitos adversos e a forma de os tratar.
Outros profissionais de saúde envolvidos nos cuidados destes doentes incluem médicos nutricionistas, fisioterapeutas, dentistas e assistentes sociais.
Antes de iniciar um tratamento com radioterapia, o oncologista radioterapêutico reúne-se com o doente para explicar os benefícios e riscos do tratamento, bem como outras opções terapêuticas existentes.
Posteriormente, realiza-se a simulação, que consiste na medição e marcação de referências na pele para facilitar a entrada precisa e reprodutível dos feixes de irradiação externa em cada sessão. É feita a imobilização do doente numa posição confortável e reprodutível, que será utilizada diariamente.
Para a imobilização são utilizados diferentes dispositivos, como máscaras termoplásticas, colchões de vácuo ou de resinas catalíticas, planos inclinados, entre outros, sendo o método escolhido de acordo com a localização tumoral e o grau de precisão necessário.
Nestas condições, é realizado um TAC de planeamento e obtidas as imagens axiais correspondentes, que são enviadas para um computador onde se procede à planificação virtual do tratamento. Seleciona-se a energia dos fotões, o número de campos de radiação (habitualmente dois a quatro) e os ângulos de rotação do acelerador.
São gerados vários planos de tratamento, sendo selecionado aquele que apresenta a distribuição ótima da dose, maximizando a irradiação do tumor e minimizando a dose nas estruturas normais adjacentes.
Por fim, o doente inicia o tratamento na mesma posição utilizada na simulação e planificação, após verificação dos campos de radioterapia através da comparação entre imagens virtuais e imagens reais obtidas por radiografia ou imagens portais digitais.
O tratamento com radioterapia é indolor e o doente não sente qualquer sensação. É administrado em regime ambulatório, sob a forma de sessões diárias (frações), cinco dias por semana, de segunda a sexta-feira, com descanso ao sábado e domingo, num total de 25 a 40 frações, dependendo do tipo de tumor.
Em algumas situações, o tratamento pode ter de ser interrompido por um ou mais dias devido ao aparecimento de efeitos adversos, sendo retomado quando estes melhoram ou desaparecem.
Durante o tratamento são programadas radiografias de verificação e consultas semanais com o oncologista radioterapêutico e a enfermeira para avaliar a evolução, os efeitos adversos e recomendar tratamento, se necessário.
É habitual recomendar aos doentes determinados cuidados e hábitos durante e após a irradiação, como descansar adequadamente, seguir uma dieta equilibrada e nutritiva e prestar especial atenção à pele, que pode ficar sensível e avermelhada.
Após o tratamento, o doente é convocado para consultas de seguimento, de forma programada, para avaliar a recuperação e a evolução do cancro.
De um modo geral, a radioterapia é bem tolerada e muitos doentes conseguem manter a sua atividade normal. No entanto, em alguns casos, podem surgir efeitos adversos, geralmente limitados à área tratada.
Os efeitos adversos da radioterapia são considerados agudos quando ocorrem durante o período de tratamento e nos noventa dias subsequentes. Resultam de um processo inflamatório associado à depleção de células progenitoras de tecidos de crescimento rápido, como a pele, a mucosa da cavidade oral e do trato gastrointestinal, o tecido hematopoiético, o folículo piloso, entre outros.
Estes efeitos adversos agudos são transitórios e reversíveis, devido à capacidade de reparação do tecido saudável. Habitualmente surgem a partir da segunda ou terceira semana de tratamento e podem persistir durante várias semanas após o seu término.
O sintoma mais frequente é a fadiga, geralmente não incapacitante. Mucosite (inflamação da mucosa oral), esofagite, enterite, epitelite e dermatite, alopecia e aplasia medular são alguns dos efeitos adversos agudos mais comuns. Em muitos casos é necessária terapêutica anti-inflamatória, suporte nutricional específico e, menos frequentemente, internamento hospitalar para correção hidroeletrolítica.
Os efeitos adversos crónicos surgem a partir dos noventa dias após o término da radioterapia e resultam de um processo de transformação tecidular associado à depleção de células de crescimento lento, como músculo, parênquima renal e hepático, tecido nervoso, entre outros.
Estes efeitos adversos crónicos não são reversíveis e são permanentes, constituindo o principal fator limitante da radioterapia clínica, embora a sua probabilidade de ocorrência seja baixa.
Entre os efeitos adversos crónicos incluem-se xerostomia ou diminuição da saliva, fibrose ou endurecimento do tecido subcutâneo, do pulmão ou do intestino, necrose, lesão neurológica e, na população pediátrica, atraso do crescimento, alterações hormonais e aparecimento de segundos tumores.
O Departamento de Oncologia Radioterápica
da Clínica Universidad de Navarra
O Departamento de Oncologia Radioterápica da Clínica Universidad de Navarra tem uma vasta experiência em radioterapia externa e de intensidade modulada. Além disso, aplicamos diversas técnicas médico-cirúrgicas de última geração disponíveis em poucos centros espanhóis.
Somos um dos centros de referência internacional na realização de implantes intraoperatórios e no tratamento por radiação com a técnica de braquiterapia de alta taxa durante o pós-operatório.
Temos uma das experiências mais amplas a nível mundial no tratamento com braquiterapia intraoperatória de tumores da cabeça e pescoço, sarcomas de partes moles e tumores ginecológicos.
Tratamentos que realizamos

Porquê na Clínica?
- Profissionais especialistas de referência a nível internacional.
- Maior acessibilidade para doentes nacionais e internacionais.
- Tecnologia de última geração, a mais avançada de Espanha.
- Unidade de Protonterapia mais avançada da Europa na sede de Madrid para o tratamento do cancro com protões.
A nossa equipa de profissionais
Unidade de
Terapia com Protões
A Clínica dispõe, em Madrid, da Unidade de Terapia com Protões mais avançada da Europa.
A protonterapia oferece resultados muito promissores, com mínimos efeitos secundários, em tumores pediátricos, tumores da base do crânio, cerebrais, da cabeça e do pescoço.
Incorpora, pela primeira vez na Europa, um equipamento de tecnologia Hitachi, presente em centros médicos académicos de referência internacional.
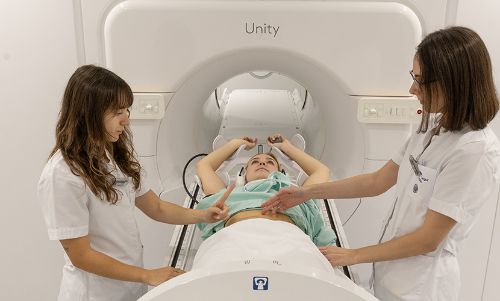
MR Linac
Radioterapia guiada por ressonância magnética
O MR Linac é uma tecnologia avançada de radioterapia que combina um acelerador linear com uma ressonância magnética integrada de 1,5 Teslas, permitindo elevada precisão diagnóstica antes, durante e após o tratamento.
A tecnologia MR Linac permite administrar radioterapia adaptativa em tempo real, ajustando a dose e a precisão do tratamento às características específicas de cada doente e de cada tumor.














