Radioterapia
"La Clínica Universidad de Navarra aplica las técnicas de última generación en Oncología Radioterápica disponibles, en la actualidad, en pocos centros españoles".
DR. JAVIER ARISTU MENDIÓROZ DIRECTOR. DEPARTAMENTO DE ONCOLOGÍA RADIOTERÁPICA

¿Qué es la radioterapia?
La radioterapia utiliza las radiaciones ionizantes con fines terapéuticos. Su mecanismo de acción se basa en el daño directo e indirecto del ADN celular que produce alteraciones funcionales y/o estructurales y en último término la muerte celular.
La forma más habitual de administrar la radioterapia externa es a través de unos dispositivos denominados aceleradores lineales. Tienen la capacidad de producir y acelerar los electrones generados en un filamento por efecto térmico al que se le aplica una diferencia de potencial (corriente eléctrica) y acelera los electrones.
La Clínica cuenta con el acelerador VERSA HD, considerado el más avanzado para tratamientos con radioterapia externa. Ofrece una velocidad de tratamiento hasta diez veces superior a la de cualquier acelerador convencional, junto a una mayor precisión en la administración de la dosis.
Esta elevada velocidad en la administración de los tratamientos se produce porque la tasa de dosis del haz de radiación es mucho más alta con el nuevo acelerador que con los anteriores. De este modo, este equipamiento permite administrar dosis muy altas de irradiación en muy poco tiempo.

UNA MEDICINA PERSONALIZADA
Segunda Opinión,
la tranquilidad de saber
Solicite una Segunda Opinión de nuestros profesionales con gran experiencia en el diagnóstico y tratamientos de enfermedades oncológicas
En 3 días, sin moverse de casa.
¿Cuándo está indicada la radioterapia?
En general, el tratamiento del cáncer se realiza combinando cirugía, quimioterapia y radioterapia.
Excluyendo los tumores muy precoces que pueden ser curados con radioterapia exclusiva, la radioterapia es una parte más del tratamiento del cáncer y se suele administrar antes o después de cirugía y antes, simultáneamente o después de quimioterapia.
La radioterapia también se indica para aliviar el dolor y los síntomas producidos por los tumores diseminados en los huesos, cerebro u otras localizaciones.
Indicaciones más frecuentes de la radioterapia:
¿Tiene alguna de estas enfermedades?
Puede que sea necesario realizarle tratamiento con radioterapia
Radioterapia externa
En la radioterapia externa la fuente de radiación está alejada del paciente y se utilizan haces de irradiación de alta energía y gran capacidad de penetración tisular.
La radioterapia externa se clasifica según la finalidad del tratamiento en radioterapia radical cuando se aplica de forma exclusiva, siendo el único tratamiento que el paciente precisa, radioterapia adyuvante o complementaria si se administra después o antes del tratamiento primario del cáncer, radioterapia profiláctica si la intención es prevenir la aparición de metástasis en un localización determinada y radioterapia paliativa cuando la intención del tratamiento es reducir los síntomas producidos por el crecimiento del cáncer.
También la radioterapia externa se clasifica según la combinación con otros tratamientos en radioterapia postoperatoria si se administra después de la cirugía con el objeto de esterilizar las pequeñas cantidades microscópicas de cáncer que puedan haber quedado, radioterapia preoperatoria si se aplica antes de la cirugía con la intención de reducir el tumor para que la operación sea menos extensa, radioterapia simultánea o concomitante si se combina simultáneamente con quimioterapia y radioterapia intraoperatoria o perioperatoria si se administra en el mismo acto quirúrgico o en el periodo postoperatorio inmediato.
Radioterapia interna
La braquiterapia o radioterapia interna utiliza material radiactivo dentro del tumor o en tejidos circundantes.
Las fuentes radiactivas utilizadas son radioisótopos de baja-moderada energía y limitada penetración tisular.
Los radioisótopos de más aplicación clínica son el cesio, iridio, yodo y paladio. Se aplican en forma de alambres delgados, cápsulas o semillas y se distribuyen en recipientes sellados.
Según la localización de los aplicadores (dispositivos a través de los cuales se introduce el radioisótopo), la braquiterapia puede ser intracavitaria si se introducen en una cavidad natural (esófago, vagina), intersticial si el radioisótopo se introduce directamente en el tumor y superficial si el radioisótopo se deposita sobre una superficie (piel).
Según el tiempo de permanencia de la fuente radiactiva en el tumor, los implantes de braquiterapia puede ser temporales o permanentes.
Los implantes radiactivos pueden ser de alta tasa, media tasa o de baja tasa de dosis dependiendo si la fuente radiactiva libera una determinada dosis de radiación en menor, intermedio o mayor tiempo respectivamente.
¿Cómo se realiza la radioterapia?
En el tratamiento radioterápico participa un equipo de profesionales especialmente entrenado dirigido por un oncólogo radioterápico.
El oncólogo radioterápico es un médico especialista en oncología radioterápica que elabora, prescribe y supervisa el plan de tratamiento radioterápico. Puede modificar el tratamiento dependiendo de la evolución del paciente, identifica y trata los efectos adversos de la irradiación y colabora con otros especialistas implicados en el tratamiento multidisciplinar del cáncer como oncólogos médicos y cirujanos.
Los físicos médicos trabajan estrechamente con el oncólogo radioterápico en la planificación y administración del tratamiento. Supervisan el trabajo del dosimetrista y se implican directamente en la planificación de tratamientos complejos. Además, elaboran y dirigen los programas de calidad de las unidades de tratamiento y realizan pruebas dirigidas a establecer el buen funcionamiento de las unidades y de la calidad del haz de irradiación.
Los dosimetristas realizan su trabajo junto con el oncólogo radioterápico y el físico médico para seleccionar la técnica de radiación capaz de generar la mejor distribución de la dosis de radiación sobre el tumor y la mayor exclusión de las dosis de radiación en los tejidos sanos. El trabajo lo realizan en ordenadores que utilizan algoritmos de cálculo complejos capaces de procesar distintos tipos de imágenes.
El técnico en radioterapia es la persona encargada de realizar el tratamiento diario de irradiación supervisado por el médico. Debe ser meticuloso en la inmovilización y posicionamiento diario del paciente, asegurar que se ha hecho el tratamiento adecuado y realizar un registro diario del tratamiento.
La enfermera de oncología radioterápica trabaja con todo el equipo de tratamiento para atender las necesidades del paciente y la familia, antes, durante y después del tratamiento. Explican los cuidados que se deben tener durante y después de la irradiación y los posibles efectos adversos y cómo tratarlos.
Otros profesionales de la salud implicados en el cuidado de estos pacientes son los médicos nutricionistas, fisioterapeuta, dentista y asistentes sociales.
Antes de realizar un tratamiento con radioterapia el médico oncólogo radioterápico habla con el paciente y le explica los beneficios y riesgos del tratamiento así como otras posibilidades terapéuticas existentes.
Posteriormente se realiza la simulación que consiste en tomar medidas y dibujar referencias en la piel para facilitar la entrada de los haces de irradiación externa a través de la piel de forma precisa y reproducible en cada una de las sesiones de tratamiento. Se realiza la inmovilización del paciente en una posición cómoda y reproducible que será utilizada diariamente durante la irradiación.
Para la inmovilización del paciente se utilizan distintos dispositivos como mascarillas termoplásticas, colchones de vacío o de resinas catalíticas, planos inclinados, etc., seleccionando un determinado método de inmovilización dependiendo de la localización tumoral y de la precisión requerida del caso.
En estas condiciones de inmovilización y fijación del paciente se realiza un TAC de planificación y se adquieren las imágenes axiales correspondientes. Estas imágenes de TAC son enviadas a un ordenador para la planificación virtual del tratamiento de irradiación. En el ordenador de planificación se escoge una determinada energía de fotones, el número de campos de radiación (habitualmente de dos a cuatro) y los ángulos de giro del cabezal del acelerador.
Se generan varios planes de tratamiento y el médico oncólogo radioterápico selecciona el plan que presente una distribución óptima de la dosis de irradiación capaz de maximizar la dosis de irradiación sobre el tumor minimizando la dosis que reciben las estructuras normales adyacentes.
Por último, el paciente inicia el tratamiento en la misma posición en la que se han realizado los procedimientos de simulación y planificación previa verificación de los campos de radioterapia que se realiza comparando imágenes reconstruidas en la planificación virtual con imágenes reales del propio paciente generadas mediante placa radiográfica o imágenes portales digitales.
El tratamiento con radioterapia es indoloro y el paciente no nota ningún tipo de sensación, se administra de forma ambulatoria en forma de sesiones diarias (fracciones), cinco días por semana, de lunes a viernes descansando sábados y domingos hasta un total de 25-40 fracciones dependiendo del tipo de tumor tratado.
En ocasiones el tratamiento tiene que interrumpirse un día o más por la aparición de efectos adversos y se reanuda cuando éstos han mejorado o desaparecido.
Durante el tratamiento se programan radiografías de verificación y revisiones semanales con el oncólogo radioterápico y la enfermera para observar la evolución, los efectos adversos y recomendar tratamiento si precisa.
Es habitual recomendar a los pacientes ciertos cuidados y hábitos durante y después de la irradiación como descansar lo suficiente, seguir una dieta equilibrada y nutritiva y prestar especial atención a la piel que puede quedar sensible y enrojecida.
Después del tratamiento se cita de forma programada al paciente para verificar su recuperación y la evolución del cáncer.
En general, la radioterapia es bien tolerada y muchos pacientes pueden realizar su actividad normal, sin embargo, en algunos pacientes pueden aparecer efectos adversos que generalmente se circunscriben a la zona tratada.
Los efectos adversos de la radioterapia son agudos cuando suceden durante el periodo de tratamiento y en los noventa días posteriores. Son consecuencia de un proceso inflamatorio derivado de la depleción de células progenitoras de tejidos de crecimiento rápido como la piel, mucosa de la cavidad oral y del tracto gastrointestinal, tejido hematopoyético, folículo piloso, etc.
Estos efectos adversos agudos son transitorios y recuperables por la capacidad de reparación que tiene el tejido sano. Suelen aparecer a partir de la segunda o tercera semana de tratamiento y pueden durar varias semanas después del tratamiento.
El síntoma más frecuente es la fatiga que no suele ser incapacitante. La mucositis (inflamación de la mucosa oral), esofagitis (inflamación del esófago), enteritis (inflamación del intestino delgado), epitelitis y dermitis (inflamación de la piel), alopecia y aplasia medular son los efectos adversos agudos más frecuentemente observados. En muchas ocasiones es necesario la administración de tratamiento antiinflamatorio, la alimentación con medios especiales y menos habitualmente el ingreso hospitalario para reposición hidroelectrolítica.
Los efectos adversos crónicos se observan a partir de los noventa días de haber finalizado la radioterapia y son el resultado de un proceso de transformación tisular derivado de la depleción de células de crecimiento lento como el músculo, parénquima renal, hepático, tejido nervioso, etc.
Estos efectos adversos crónicos no son recuperables y son permanentes constituyendo el factor limitante más importante de la radioterapia clínica aunque es cierto que la probabilidad de aparición de efectos adversos crónicos es baja.
Entre los efectos adversos crónicos se encuentran la xerostomía o pérdida de saliva, fibrosis o endurecimiento del tejido subcutáneo, pulmón o intestino, necrosis, daño neurológico y en la población pediátrica retardo de crecimiento, alteraciones hormonales y aparición de segundos tumores.
El Departamento de Oncología Radioterápica
de la Clínica Universidad de Navarra
El Departamento de Oncología Radioterápica de la Clínica Universidad de Navarra cuenta con una dilatada experiencia en radioterapia externa y de intensidad modulada. Además, aplicamos diversas técnicas médico-quirúrgicas de última generación disponibles en pocos centros españoles.
Somos uno de los centros de referencia internacional en la realización de implantes intraoperatorios y tratamiento de radiación con técnica de braquiterapia de alta tasa durante el postoperatorio.
Tenemos una de las experiencias más amplias a nivel mundial en el tratamiento en braquiterapia intraoperatoria de tumores de cabeza y cuello, sarcomas de partes blandas y tumores ginecológicos.
Tratamientos que realizamos

¿Por qué en la Clínica?
- Profesionales expertos de referencia a nivel internacional.
- Mayor accesibilidad para los pacientes nacionales e internacionales.
- Tecnología de última generación, la más avanzada de España.
- Unidad de Protonterapia más avanzada de Europa en la sede de Madrid para el tratamiento del cáncer con protones.
Nuestro equipo de profesionales
Unidad de
Terapia de Protones
La Clínica dispone en Madrid la Unidad de Terapia de Protones más avanzada de Europa.
La protonterapia proporciona resultados muy prometedores con mínimos efectos secundarios en tumores pediátricos, tumores de la base de cráneo, cerebrales, de cabeza y cuello.
Incorpora, por primera vez en Europa, un equipo de tecnología Hitachi, presente en centros médicos académicos de referencia internacional.
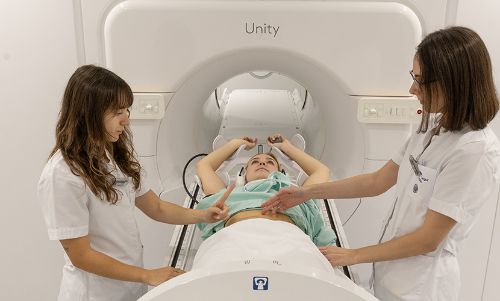
MR Linac
Radioterapia guiada por resonancia
MR Linac es una avanzada tecnología en radioterapia que combina un acelerador lineal con una resonancia magnética integrada de 1,5 Teslas, de gran precisión diagnóstica antes, durante y después del tratamiento.
La tecnología MR Linac permite administrar una radioterapia adaptiva en tiempo real, que adecúa la dosis y precisión de la radioterapia administrada al paciente según las características propias de cada persona y de cada tumor.














